- Qu’est-ce que l’insémination artificielle chez la femme ?
- Les différents types d'insémination artificielle
- Insémination artificielle en France
- Insémination artificielle pour femme célibataire
- Déroulement d’une insémination artificielle chez la femme
- Insémination artificielle en Espagne
- Prix de l’insémination artificielle chez la femme
- Taux de réussite de l’insémination artificielle
- Facteurs influençant le succès l’insémination artificielle chez la femme
- Insémination artificielle à domicile kit et conseils
L’insémination artificielle (IA) chez la femme est une technique de procréation médicalement assistée (PMA) qui consiste à déposer des spermatozoïdes préparés directement dans l’utérus au moment de l’ovulation, favorisant ainsi la rencontre avec l’ovule pour une fécondation naturelle. Elle peut utiliser le sperme du conjoint ou celui d’un donneur et est souvent précédée d’une stimulation ovarienne pour augmenter les chances de grossesse. L’insémination artificielle est une solution adaptée dans de nombreux cas, notamment en présence d’infertilité masculine légère, de troubles cervicaux, ou pour les femmes célibataires et les couples de femmes souhaitant devenir parents.
De manière plus générale, l’insémination artificielle s’inscrit dans le cadre plus large de la PMA et reflète l’évolution des droits reproductifs et de la parentalité. Elle permet aux femmes d’accéder à un accompagnement médical sécurisé, tout en respectant la physiologie naturelle du corps. Cette méthode constitue souvent une première étape dans un parcours de fertilité, avant de recourir éventuellement à des techniques plus complexes comme la fécondation in vitro (FIV).
Dans ce blog, nous expliquons tout ce qu’il faut savoir sur l’insémination artificielle chez la femme : son fonctionnement, les indications médicales, les conditions pour les femmes célibataires, les différences selon les pays comme la France ou l’Espagne, les coûts, les taux de réussite, et même les options plus modernes comme l’insémination à domicile. Nous évoquons également comment Turkey Luxury Clinic accompagne les patientes avec des soins de fertilité de haute qualité, un suivi personnalisé et des solutions rapides et accessibles à l’international.
Qu’est-ce que l’insémination artificielle chez la femme ?
L’insémination artificielle chez la femme est une technique de procréation médicalement assistée qui consiste à faciliter la rencontre entre les spermatozoïdes et l’ovocyte, sans avoir recours à un rapport sexuel. Le sperme, préparé en laboratoire, est déposé directement dans l’utérus ou au niveau du col utérin au moment précis de l’ovulation, augmentant ainsi les chances de fécondation. Cette méthode est souvent proposée comme première approche dans un parcours de fertilité, car elle est moins invasive, plus simple et plus naturelle que la fécondation in vitro (FIV).
Cette technique peut être réalisée avec le sperme du conjoint ou avec un don de sperme, notamment pour les femmes célibataires ou les couples de femmes. Elle nécessite un suivi médical rigoureux incluant une surveillance hormonale, des échographies et parfois une stimulation ovarienne légère afin d’optimiser les chances de réussite. L’insémination artificielle représente ainsi une solution intermédiaire, combinant assistance médicale et respect du fonctionnement naturel du corps féminin.
Les différents types d'insémination artificielle

Les différentes formes d’insémination artificielle se définissent selon l’endroit où le sperme est déposé (dans l’utérus, le col ou les trompes) ainsi que selon son origine, qu’il provienne du partenaire ou d’un donneur. Lorsque l’insémination simple ne permet pas d’obtenir une grossesse, des techniques plus avancées comme la Fécondation In Vitro (FIV) ou l’ICSI peuvent être envisagées. L’insémination intra-utérine (IIU) reste la méthode la plus fréquemment utilisée, consistant à introduire le sperme préparé directement dans l’utérus. En comparaison, la FIV réalise la fécondation en laboratoire avant le transfert embryonnaire, tandis que l’ICSI repose sur l’injection d’un spermatozoïde unique dans l’ovocyte.
Selon le site de dépôt du sperme (techniques d’insémination artificielle)
Insémination Intra-Utérine (IIU)
Technique la plus répandue, elle consiste à placer les spermatozoïdes préparés directement dans la cavité utérine afin d’augmenter les chances de fécondation.
Insémination Intra-Cervicale (ICC)
Le sperme est introduit au niveau du col de l’utérus, à proximité de l’entrée utérine.
Insémination Intra-Tubaire (ITI)
Cette méthode consiste à déposer le sperme directement dans une trompe de Fallope.
Selon l’origine du sperme
Insémination Artificielle Conjugale (IAC)
Elle utilise les spermatozoïdes du partenaire de la patiente.
Insémination Artificielle avec Donneur (IAD)
Le sperme provient d’un donneur anonyme, lorsque le sperme du partenaire ne peut être utilisé.
Techniques de Fécondation In Vitro (FIV)
FIV classique
Les ovocytes et les spermatozoïdes sont réunis en laboratoire afin que la fécondation se produise spontanément.
ICSI (Injection Intracytoplasmique de Spermatozoïde)
Un spermatozoïde est sélectionné puis injecté directement dans l’ovocyte, une technique principalement indiquée en cas d’infertilité masculine sévère.
Insémination artificielle en France

En France, l’insémination artificielle est strictement encadrée par la loi de bioéthique et ne peut être réalisée que dans des centres de PMA agréés. Depuis l’entrée en vigueur de la loi PMA pour toutes en 2021, cette technique est accessible non seulement aux couples hétérosexuels, mais aussi aux couples de femmes et aux femmes célibataires, mettant fin à une exclusion longtemps critiquée. Le don de sperme est organisé par des structures publiques, garantissant un cadre médical sécurisé et conforme aux normes sanitaires.
Malgré ces avancées, le système français reste confronté à des limites importantes, notamment en raison du manque de donneurs. Les délais d’attente pour une insémination avec don de sperme peuvent être longs, parfois plusieurs mois voire plus d’un an. Cette réalité pousse de nombreuses patientes à envisager une insémination artificielle à l’étranger, où l’accès est souvent plus rapide et plus flexible.
Insémination artificielle pour femme célibataire
Depuis l’entrée en vigueur de la loi de bioéthique de 2021, l’insémination artificielle est légalement accessible en France aux femmes célibataires, dans le cadre de l’Assistance Médicale à la Procréation (AMP). Cette évolution permet à toutes les femmes, qu’elles soient en couple ou non, de bénéficier d’un accompagnement médical pour concrétiser un projet parental.
La technique la plus couramment utilisée est l’insémination intra-utérine (IIU) avec sperme de donneur (IAD). Il s’agit d’une méthode simple, rapide et peu invasive, consistant à introduire le sperme directement dans l’utérus au moment précis de l’ovulation. Dans de nombreux cas, une stimulation ovarienne légère est proposée afin d’optimiser les chances de succès. Le parcours se déroule obligatoirement dans un centre de PMA agréé, avec un suivi médical rigoureux et un accompagnement psychologique inclus. En France, l’accès à l’AMP est soumis à des conditions d’âge, généralement fixées à moins de 43 ans au moment de la tentative.
Déroulement d’une insémination artificielle chez la femme
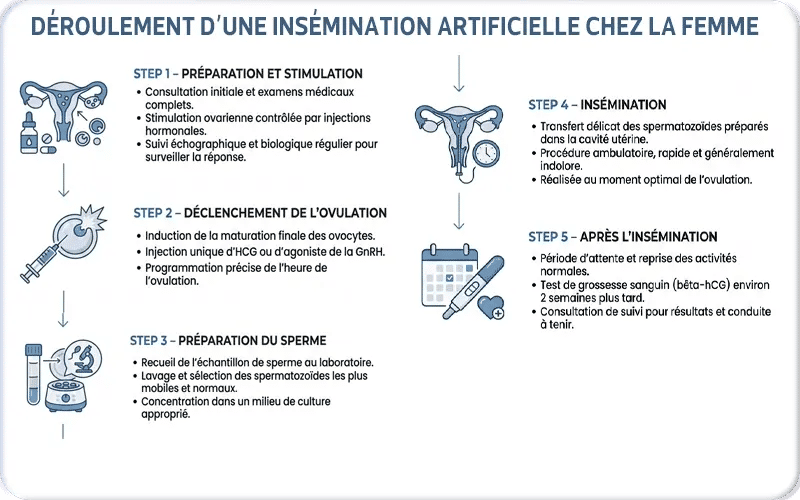
1. Préparation et stimulation
Le traitement commence au début du cycle menstruel pour vérifier que les ovaires sont au repos.
Des médicaments sont prescrits pour stimuler la croissance de plusieurs follicules contenant les ovules.
La progression des follicules est suivie par des échographies et des prises de sang afin de surveiller leur développement.
2. Déclenchement de l’ovulation
Quand les follicules atteignent la taille idéale, une injection spécifique est administrée pour déclencher l’ovulation.
L’ovulation survient environ 36 heures après l’injection, ce qui permet de planifier le moment de l’insémination.
3. Préparation du sperme
Le jour de l’insémination, le sperme du partenaire ou d’un donneur est recueilli.
En laboratoire, il est préparé pour isoler les spermatozoïdes les plus mobiles et les plus viables.
Cette préparation dure généralement 1h30 à 2h.
4. Insémination
L’insémination est un acte médical rapide et indolore, réalisé sans anesthésie.
Un cathéter fin permet de déposer le sperme préparé directement dans l’utérus.
5. Après l’insémination
La patiente peut reprendre ses activités quotidiennes immédiatement.
Il faut attendre environ deux semaines avant de réaliser le test de grossesse.
Un traitement hormonal de soutien, généralement à base de progestérone, peut être prescrit pour aider à l’implantation de l’embryon.
Insémination artificielle en Espagne
L’insémination artificielle (IA) en Espagne est très prisée, notamment grâce à une législation flexible qui permet l’accès aux femmes célibataires et aux couples de femmes. Les tarifs sont souvent plus abordables qu’en France, se situant généralement entre 700 et 1 400 €, et les délais d’attente sont courts. Les cliniques espagnoles disposent de donneurs anonymes et offrent des services de grande qualité, prenant en charge l’ensemble du processus : préparation du sperme (du partenaire ou d’un donneur), suivi hormonal, réalisation de l’insémination et test de grossesse, avec une prise en charge adaptée aux situations complexes et des limites d’âge autour de 50 ans.
L’un des principaux atouts de l’Espagne réside dans la large disponibilité des donneurs de sperme, permettant de réduire considérablement les délais d’attente. Le cadre légal garantit l’anonymat du don, la sécurité sanitaire et un accompagnement médical complet, ce qui explique l’attractivité croissante de ce pays pour les femmes cherchant une solution rapide et fiable.
Prix de l’insémination artificielle chez la femme
Le coût d’une insémination artificielle (IA) varie fortement selon le pays, le type de sperme utilisé (conjoint ou donneur) et les traitements associés. En Europe, le prix par cycle se situe généralement entre 800 € et 1 800 €, incluant le plus souvent les consultations, les échographies de suivi et la préparation du sperme. Des frais supplémentaires peuvent toutefois s’ajouter, notamment pour les médicaments de stimulation ovarienne ou le recours à un donneur de sperme.
En France, l’insémination artificielle bénéficie d’une prise en charge à 100 % par la Sécurité sociale jusqu’à l’âge de 43 ans, dans la limite de 6 tentatives. Cependant, certains frais peuvent rester à la charge des patients, notamment en cas de dépassements d’honoraires ou de soins spécifiques non couverts. En Amérique du Nord (Canada et États-Unis), les coûts sont nettement plus élevés. Une tentative d’IA peut coûter entre 1 000 et 3 000 dollars, voire davantage, hors médicaments, avec une couverture par les assurances très variable selon les situations et les contrats.
Coûts moyens par tentative (hors France)
Europe (Turquie) : environ 500 € à 1 800 €
Amérique du Nord (Canada/USA) : entre 1 000 et 3 000 € (ou plus) par cycle, sans compter les médicaments
Insémination à domicile (avec don) : le coût des kits et du sperme peut varier de 420 € à 5 000 €, selon la source et la logistique
Parmi les destinations médicales, la Turquie s’impose comme l’un des meilleurs choix pour l’insémination artificielle, grâce à un excellent rapport qualité-prix. Les cliniques turques proposent des soins de fertilité de haut niveau, avec des équipements modernes, des spécialistes expérimentés et des protocoles conformes aux standards internationaux, tout en restant beaucoup plus abordables que dans de nombreux pays européens ou nord-américains. De plus, l’accompagnement personnalisé, la rapidité de prise en charge et les services dédiés aux patients internationaux font de la Turquie une destination privilégiée pour les couples recherchant une solution efficace, accessible et sécurisée en matière de procréation médicalement assistée.
Taux de réussite de l’insémination artificielle

Le taux de réussite de l’insémination artificielle (IA) dépend principalement de l’âge de la femme. Il varie généralement entre 10 % et 25 % par cycle pour l’insémination avec le sperme du partenaire (IAC), tandis qu’il est souvent plus élevé dans le cadre d’une insémination avec donneur (IAD). Après 3 à 4 cycles, le taux de réussite cumulé peut atteindre 40 % à 70 %, en particulier chez les femmes plus jeunes. Les résultats sont globalement supérieurs avec l’IAD par rapport à l’IAC. Les principaux facteurs influençant le succès incluent l’âge, la cause de l’infertilité, la qualité de la réserve ovarienne et la réponse à la stimulation ovarienne.
Pour maximiser les chances de réussite, une prise en charge spécialisée et personnalisée est essentielle. Turkey Luxury Clinic s’impose comme le meilleur choix grâce à son expertise reconnue en procréation médicalement assistée, son équipe médicale hautement qualifiée et l’utilisation de technologies de pointe. La clinique propose un accompagnement complet, allant du bilan de fertilité approfondi au suivi précis de chaque cycle, dans un environnement médical sécurisé et rassurant. Ce niveau d’excellence permet d’optimiser les résultats tout en offrant aux patients un parcours de soins de haute qualité, adapté à leurs besoins spécifiques.
Facteurs influençant le succès l’insémination artificielle chez la femme
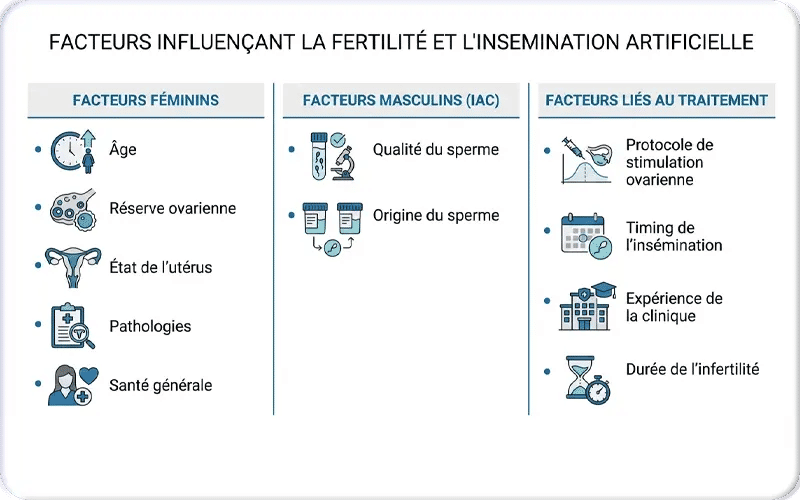
Le succès de l’insémination artificielle (IA) repose sur plusieurs facteurs déterminants, au premier rang desquels figure l’âge de la femme, la fertilité ayant tendance à diminuer de manière significative après 35 ans. D’autres éléments jouent également un rôle essentiel, notamment la qualité du sperme, la perméabilité des trompes de Fallope, la réceptivité de l’endomètre, ainsi que le protocole de stimulation ovarienne, dont l’objectif est d’obtenir des ovocytes matures. Certaines pathologies gynécologiques, telles que l’endométriose ou le syndrome des ovaires polykystiques (SOPK), peuvent réduire les probabilités de succès. Par ailleurs, l’état de santé général de la patiente (poids, alimentation, hygiène de vie) ainsi que l’expertise de la clinique influencent également les résultats.
Facteurs féminins
- Âge : La diminution progressive de la quantité et de la qualité des ovocytes augmente le risque d’échec et de fausses couches.
- Réserve ovarienne : Reflète le potentiel des ovules à maturer et à être fécondés.
- État de l’utérus : Une épaisseur adéquate de l’endomètre est indispensable à l’implantation embryonnaire.
- Pathologies : L’endométriose et le SOPK peuvent compromettre la fertilité.
- Santé générale : Le poids (surpoids ou maigreur), l’alimentation et le mode de vie influencent la réponse au traitement.
Facteurs masculins (dans le cadre de l’IAC)
- Qualité du sperme : Concentration, mobilité et morphologie des spermatozoïdes sont des critères clés.
- Origine du sperme : Sperme du partenaire ou recours à un donneur.
Facteurs liés au traitement
- Protocole de stimulation ovarienne : Vise l’obtention d’un ou deux follicules matures grâce à un traitement hormonal adapté.
- Timing de l’insémination : La précision du moment, en lien avec l’ovulation, est cruciale.
- Expérience de la clinique : Le savoir-faire médical et la qualité des équipements de laboratoire sont déterminants.
- Durée de l’infertilité : Une infertilité prolongée peut diminuer les chances de succès.
Insémination artificielle à domicile kit et conseils
L’insémination artificielle à domicile (IAD) consiste à utiliser des kits spécifiques comprenant généralement des seringues et des cathéters afin de déposer le sperme le plus souvent celui d’un donneur dans le vagin. Cette procédure est idéalement réalisée autour de la période d’ovulation, déterminée grâce à des tests urinaires détectant le pic de l’hormone LH. L’insémination se fait en position allongée, avec les hanches légèrement surélevées, afin de favoriser la progression des spermatozoïdes vers l’utérus. Une attention particulière doit être portée à l’hygiène et à la stérilité du matériel afin de réduire le risque d’infection. L’utilisation de kits spécialisés et adaptés est fortement recommandée.
Contenu des kits
Seringues (sans aiguille) avec embout adapté
Cathéter fin, souple et atraumatique
Récipient stérile pour le sperme
Tampons imbibés d’alcool pour la désinfection
Préparation et conseils essentiels
Timing : Utiliser des tests d’ovulation pour cibler le jour précédant l’ovulation ou le jour même.
Hygiène : Se laver soigneusement les mains, désinfecter le matériel et éviter toute contamination.
Position : S’allonger sur le dos avec un coussin sous les hanches afin de faciliter la migration du sperme.
Injection : Introduire délicatement la seringue ou le cathéter dans le vagin (sans forcer ni aller trop profondément) et injecter lentement.
Repos : Rester allongée entre 20 et 30 minutes après l’insémination.
À éviter : Ne pas utiliser de lubrifiants classiques (toxiques pour les spermatozoïdes), ne pas se lever immédiatement pour uriner, ne pas insérer le dispositif trop profondément.
Choix du sperme : Utiliser uniquement du sperme provenant d’une source fiable et conforme aux normes sanitaires.
Fréquence : Une insémination par cycle est généralement suffisante ; multiplier les tentatives le même jour n’augmente pas forcément les chances.
Température : Le sperme doit être utilisé rapidement et conservé à une température adaptée avant l’insémination.
Stress : Un environnement calme et détendu peut favoriser une meilleure expérience et un meilleur confort.
Suivi médical : En cas d’échecs répétés ou de pathologies connues, il est fortement conseillé de consulter un professionnel de santé ou une clinique spécialisée.
Sécurité : Toute douleur inhabituelle, saignement important ou signe d’infection après l’insémination doit conduire à une consultation médicale.








.webp)
.webp)
.webp)
.webp)

