- Remboursement de la chirurgie bariatrique
- Conditions pour être éligible à une chirurgie bariatrique
- Prise en charge de la chirurgie bariatrique
- le coût d'une chirurgie bariatrique ?
- Comment minimiser le coût d’une chirurgie bariatrique ?
- Avantages de la prise en charge de la chirurgie bariatrique
- limites de la prise en charge de la chirurgie bariatrique
La chirurgie bariatrique représente une solution efficace pour lutter contre l’obésité sévère et ses complications. Elle permet non seulement une perte de poids durable, mais améliore également la santé globale et la qualité de vie des patients.
En France, cette intervention est remboursée par l’Assurance Maladie sous certaines conditions, notamment un IMC supérieur à 40 ou supérieur à 35 avec comorbidités, et après obtention d’un accord préalable. L’Assurance Maladie prend en charge environ 70 % de la base de remboursement (environ 4 500 €), tandis que le reste est couvert par la mutuelle pour les dépassements d’honoraires et le confort. Le parcours complet, incluant les suivis pré et postopératoires, est inclus dans le cadre de l’ALD lorsqu’il est validé.
Ce blog vous guide à travers tout ce qu’il faut savoir sur la chirurgie bariatrique : coûts, prises en charge, avantages et limites, ainsi que les conseils pour optimiser votre parcours. Pour ceux qui souhaitent une prise en charge complète et un suivi de qualité, Turkey Luxury Clinic propose des interventions spécialisées avec un accompagnement personnalisé pour chaque patient.
Remboursement de la chirurgie bariatrique

La chirurgie bariatrique peut bénéficier d’un remboursement par l’Assurance Maladie en France, à condition de respecter des critères médicaux stricts. Elle est accessible aux patients présentant un IMC supérieur à 40, ou supérieur à 35 en présence de comorbidités associées telles que le diabète de type 2, l’hypertension artérielle ou l’apnée du sommeil. Après validation du dossier médical et obtention d’un accord préalable, l’Assurance Maladie prend en charge environ 70 % de la base de remboursement, estimée à près de 4 500 €. Le suivi médical avant et après l’intervention est inclus dans le cadre d’une affection de longue durée (ALD), lorsque le parcours de soins est officiellement validé.
Malgré cette prise en charge, une mutuelle santé reste indispensable pour couvrir les frais non remboursés par la Sécurité sociale. Cela inclut notamment les dépassements d’honoraires des chirurgiens et anesthésistes, certains frais de confort hospitalier (chambre individuelle) ainsi que des actes annexes non couverts. Le niveau de remboursement dépend fortement du contrat de complémentaire santé choisi, d’où l’importance de vérifier les garanties avant d’engager le projet chirurgical.
Lire aussi :Fistule gastrique après une sleeve
Conditions pour être éligible à une chirurgie bariatrique
L’éligibilité à une chirurgie bariatrique repose sur des critères stricts visant à garantir la sécurité du patient et l’efficacité de l’intervention sur le long terme. Avant toute décision, une évaluation approfondie est nécessaire afin de confirmer que la chirurgie constitue une option thérapeutique adaptée. Ces conditions s’articulent principalement autour de deux éléments clés : les critères médicaux essentiels et les évaluations préopératoires obligatoires.
Critères médicaux essentiels
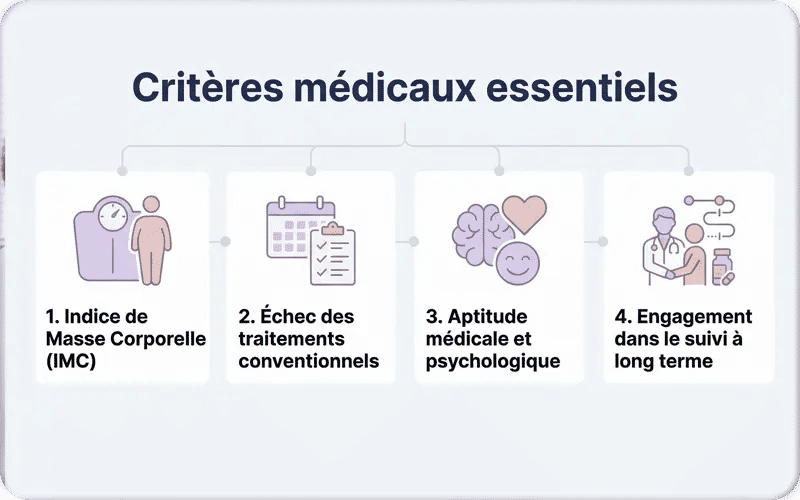
Pour être éligible à une chirurgie bariatrique, le patient doit répondre à des critères médicaux précis établis afin d’assurer la pertinence et la sécurité de l’intervention. L’indication repose principalement sur un indice de masse corporelle (IMC) élevé, associé ou non à des comorbidités, ainsi que sur l’échec documenté des traitements conventionnels de perte de poids. Le patient doit également être apte sur le plan médical et psychologique, et accepter un engagement à long terme incluant un suivi médical régulier et une supplémentation vitamino-minérale à vie. En règle générale, la chirurgie bariatrique s’adresse aux adultes âgés de 18 à 65 ans.
- Indice de Masse Corporelle (IMC)
- IMC ≥ 40 kg/m² correspondant à une obésité sévère ou morbide.
- OU IMC compris entre 35 et 40 kg/m² associé à au moins une comorbidité telle que le diabète de type 2, l’hypertension artérielle, l’apnée obstructive du sommeil ou des troubles métaboliques.
- Échec des traitements conventionnels
- Absence de perte de poids durable malgré un suivi médical bien conduit pendant une durée minimale de 6 à 12 mois.
- Ce suivi inclut généralement une prise en charge nutritionnelle, diététique et psychologique.
- Aptitude médicale et psychologique
- Absence de contre-indications majeures (troubles psychiatriques non stabilisés, addictions, maladies sévères non contrôlées).
- Capacité du patient à comprendre les implications de la chirurgie et à respecter les recommandations médicales.
- Engagement dans le suivi à long terme
- Suivi médical régulier à vie.
- Prise obligatoire de compléments vitaminiques et minéraux pour prévenir les carences nutritionnelles.
Évaluations préopératoires

Avant toute chirurgie bariatrique, une évaluation préopératoire complète et pluridisciplinaire est indispensable. Elle permet de confirmer l’indication chirurgicale, de détecter d’éventuelles contre-indications et de préparer le patient aux changements physiques et psychologiques induits par l’intervention. Cette phase est essentielle pour optimiser les résultats à long terme et réduire les risques de complications postopératoires.
- Bilan médical complet
- Analyses sanguines approfondies (bilan nutritionnel, métabolique et hormonal).
- Évaluation des comorbidités associées à l’obésité (diabète, HTA, troubles respiratoires).
- Examens complémentaires selon le profil du patient (échographie abdominale, fibroscopie gastrique, bilan cardiologique).
- Évaluation nutritionnelle
- Consultation avec un nutritionniste ou diététicien.
- Analyse des habitudes alimentaires et des comportements à risque.
- Préparation à la modification durable de l’alimentation après l’intervention.
- Évaluation psychologique ou psychiatrique
- Appréciation de la stabilité émotionnelle et de la motivation du patient.
- Dépistage de troubles du comportement alimentaire ou de pathologies psychiatriques non stabilisées.
- Validation de la capacité à s’engager dans un suivi médical à long terme.
- Concertation pluridisciplinaire
- Validation du dossier par une équipe spécialisée (chirurgien, anesthésiste, nutritionniste, psychologue).
- Choix de la technique chirurgicale la plus adaptée au profil du patient.
Consultez notre guide complet sur:Sleeve Gastroplastie Endoscopique Prix
Prise en charge de la chirurgie bariatrique
La prise en charge de la chirurgie bariatrique en France repose sur une approche globale et pluridisciplinaire, visant à assurer la sécurité du patient et l’efficacité du traitement à long terme. Elle comprend une évaluation préopératoire approfondie, notamment sur les plans nutritionnel et psychologique, ainsi qu’un suivi postopératoire indispensable. Lorsque les conditions médicales sont remplies IMC ≥ 40 ou ≥ 35 avec comorbidités, échec d’un traitement médical bien conduit et engagement dans un suivi strict l’Assurance Maladie prend en charge environ 70 % du tarif conventionné, incluant l’hospitalisation et les actes médicaux. La complémentaire santé intervient ensuite pour couvrir le reste à charge éventuel.
Ce que couvre l’assurance maladie
- Prise en charge d’environ 70 % du tarif conventionné de la chirurgie bariatrique, sous réserve du respect des critères médicaux.
- Remboursement des frais d’hospitalisation (séjour, soins infirmiers, actes techniques).
- Couverture des honoraires du chirurgien et de l’anesthésiste, dans la limite de la base de remboursement.
- Inclusion du parcours de soins pré et post-opératoire (consultations médicales, examens obligatoires), notamment lorsque la chirurgie est reconnue dans le cadre d’une Affection de Longue Durée (ALD).
- Prise en charge conditionnée à l’accord préalable de l’Assurance Maladie et à un suivi médical structuré.
Complémentaire santé et mutuelles
- Intervention de la mutuelle pour couvrir le reste à charge non remboursé par la Sécurité sociale.
- Remboursement des dépassements d’honoraires pratiqués par certains chirurgiens ou anesthésistes.
- Prise en charge possible des frais de confort (chambre individuelle, télévision, accompagnant).
- Couverture variable selon le contrat, d’où l’importance de vérifier les garanties spécifiques à la chirurgie bariatrique avant l’intervention.
- Certaines mutuelles proposent également un remboursement partiel des consultations nutritionnelles ou psychologiques non prises en charge.
Cas pris en charge vs non pris en charge
Cas généralement pris en charge :
- Patients présentant un IMC ≥ 40 kg/m² ou IMC ≥ 35 kg/m² avec comorbidités avérées.
- Échec documenté d’un traitement médical bien conduit pendant 6 à 12 mois.
- Dossier validé par une équipe pluridisciplinaire spécialisée.
- Engagement du patient à respecter un suivi médical strict et à long terme.
Cas généralement non pris en charge :
- IMC insuffisant sans comorbidités associées.
- Absence de suivi médical préalable ou refus du suivi postopératoire.
- Contre-indications médicales ou psychologiques majeures.
- Chirurgie réalisée hors parcours de soins réglementé ou à visée purement esthétique.
la prise en charge de la chirurgie bariatrique dépend du respect strict des critères médicaux et du parcours de soins réglementé. Lorsqu’elle est réalisée dans un cadre médical validé, elle permet au patient de bénéficier d’un remboursement significatif et d’un suivi sécurisé à long terme. À l’inverse, toute intervention effectuée en dehors de ces conditions expose à une absence de remboursement, à un reste à charge élevé et à des risques médicaux accrus, d’où l’importance d’une évaluation rigoureuse et d’un accompagnement spécialisé avant toute décision.
Tout savoir sur : Sleeve avant / après
le coût d'une chirurgie bariatrique ?

Le coût d’une chirurgie bariatrique varie considérablement selon le type d’intervention (sleeve gastrectomie, bypass gastrique, anneau gastrique), le pays où elle est réalisée et le mode de prise en charge. En France, lorsqu’elle est effectuée dans un établissement conventionné et remboursée partiellement par l’Assurance Maladie, le reste à charge pour le patient peut être limité à quelques centaines d’euros. En revanche, dans le secteur privé ou à l’étranger, les tarifs peuvent dépasser 10 000 €, avec des prix moyens constatés de 4 500 € à 15 000 € ou plus pour une sleeve ou un bypass en France sans remboursement complet.
Comment minimiser le coût d’une chirurgie bariatrique ?
Pour réduire le coût d’une chirurgie bariatrique, plusieurs stratégies peuvent être envisagées. Choisir un établissement conventionné permet souvent de bénéficier d’une prise en charge maximale par l’Assurance Maladie. Optimiser sa mutuelle santé est également essentiel pour couvrir les dépassements d’honoraires et les frais annexes. Le choix de la technique chirurgicale (sleeve, bypass ou autre) peut influencer le prix, tout comme la planification et la limitation des dépenses liées aux suppléments nutritionnels et au suivi postopératoire. Pour ceux qui cherchent des alternatives moins coûteuses, certains pays, comme la Turquie, proposent des cliniques spécialisées à des tarifs plus accessibles, tout en offrant un suivi adapté.
- Établissement conventionné :
- Permet de maximiser le remboursement par l’Assurance Maladie et de réduire le reste à charge.
- Mutuelle santé :
- Vérifier les garanties pour les dépassements d’honoraires et les consultations pré/post-opératoires.
- Couvrir les frais annexes tels que compléments vitaminiques et suivi nutritionnel.
- Choix de la technique chirurgicale :
- Certaines interventions peuvent être moins coûteuses que d’autres, mais la décision doit rester médicale.
- Gestion des frais annexes :
- Planifier et limiter les dépenses non indispensables pour réduire le coût global.
- Option à l’étranger :
- Certains pays, comme la Turquie, proposent des cliniques spécialisées avec des tarifs plus abordables, tout en garantissant un suivi postopératoire de qualité.
Découvrez également :Cicatrice après une sleeve gastrectomie
Avantages de la prise en charge de la chirurgie bariatrique
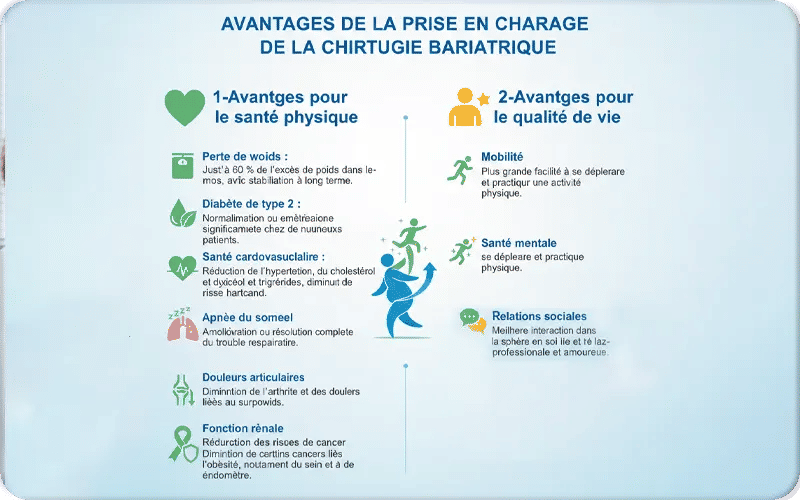
La prise en charge de la chirurgie bariatrique offre des bénéfices majeurs tant sur le plan médical que sur la qualité de vie. Elle permet une perte de poids significative et durable, entraînant une amélioration notable des maladies associées à l’obésité, telles que le diabète de type 2, l’hypertension, l’apnée du sommeil et certains troubles cardiovasculaires. Au-delà de la santé physique, cette chirurgie contribue à une meilleure qualité de vie, avec une mobilité accrue, un regain d’estime de soi et des relations sociales plus épanouies. Elle peut également réduire le risque de certains cancers liés à l’obésité, comme ceux du sein et de l’endomètre.
- Avantages pour la santé physique
- Perte de poids : Jusqu’à 60 % de l’excès de poids dans les premiers mois, avec stabilisation à long terme.
- Diabète de type 2 : Normalisation ou amélioration significative de la glycémie chez de nombreux patients.
- Santé cardiovasculaire : Réduction de l’hypertension, du cholestérol et des triglycérides, diminuant le risque de crise cardiaque.
- Apnée du sommeil : Amélioration ou résolution complète du trouble respiratoire.
- Douleurs articulaires : Diminution de l’arthrite et des douleurs liées au surpoids.
- Fonction rénale : Amélioration possible de la fonction rénale.
- Réduction des risques de cancer : Diminution de certains cancers liés à l’obésité, notamment du sein et de l’endomètre.
- Avantages pour la qualité de vie
- Mobilité : Plus grande facilité à se déplacer et à pratiquer une activité physique.
- Santé mentale : Amélioration de l’estime de soi, de la confiance en soi et réduction de la dépression.
- Relations sociales : Meilleure interaction dans la sphère amicale, professionnelle et amoureuse.
limites de la prise en charge de la chirurgie bariatrique

Bien que la chirurgie bariatrique offre des bénéfices significatifs, sa prise en charge comporte des limites importantes. Des contre-indications médicales et psychiatriques strictes peuvent empêcher l’accès à l’intervention, comme des troubles psychiatriques non stabilisés, des addictions actives ou la grossesse. De plus, l’éligibilité nécessite généralement l’échec préalable de traitements conservateurs tels que les régimes, la psychothérapie ou la prise en charge nutritionnelle. Après l’intervention, les patients doivent faire face à des risques postopératoires comme les saignements, les fuites digestives, les ulcères ou les carences nutritionnelles, et s’engager dans un suivi pluridisciplinaire à vie, qui peut être difficile à maintenir pour certains patients. Enfin, la chirurgie ne garantit pas toujours la résolution complète de toutes les comorbidités et nécessite un engagement durable du patient pour maintenir les résultats.
- Contre-indications médicales et psychiatriques
- Troubles psychiatriques non stabilisés, addictions actives, maladies sévères non contrôlées.
- Grossesse ou désir de grossesse immédiat.
- Certaines maladies chroniques non compatibles avec l’anesthésie ou la chirurgie.
- Nécessité d’un échec des traitements conservateurs
- Régimes alimentaires, suivi nutritionnel, activités physiques adaptées.
- Psychothérapie ou accompagnement comportemental.
- Cette condition est obligatoire pour l’obtention d’une prise en charge par l’Assurance Maladie.
- Risques post-opératoires
- Complications immédiates : saignements, infections, fuites digestives.
- Complications à moyen ou long terme : ulcères, hernies, carences vitaminiques et minérales, syndrome de dumping.
- Engagement à vie pour le suivi
- Consultations régulières avec nutritionniste, diététicien et médecin.
- Prise continue de suppléments vitaminiques et minéraux.
- Suivi psychologique recommandé pour maintenir l’équilibre émotionnel et comportemental.
- Résultats non garantis pour toutes les comorbidités
- Certaines maladies liées à l’obésité peuvent ne pas disparaître complètement.
- La réussite à long terme dépend fortement de la motivation et de l’adhésion du patient au suivi médical et aux recommandations alimentaires.








.webp)
.webp)
.webp)
.webp)

